Аневризма почечной артерии
Большинство аневризм почечных артерий являются мешотчатыми и чаще всего выпячиваются в виде мешка в месте деления основного ствола почечной артерии. Аневризмы почечных артерий встречаются у 0,09% от всего населения. При осложнениях летальный исход составляет более 80%. Современная медицина располагает возможностями лечения любых аневризм, поэтому глупо лишать себя жизни из-за маленького выпячивающего шарика диаметром 2 см.
Причины аневризмы почечной артерии
Клиническая картина
Большинство случаев почечной аневризмы протекают бессимптомно и являются случайной находкой при УЗИ обследовании почек, либо при других исследованиях сосудистой системы. Симптомы обычно возникают при осложнениях аневризмы: разрыве, эмболизации периферических артерий почек или тромбоза почечной артерии. Осложнённая аневризма почечной артерии имеет высокий риск летальности, поэтому при выявлении необходимо обсудить вопрос о хирургическом лечении. Разрыв обычно происходит вследствие большой физической нагрузки, травмы области почек, ранения при ангиографии или эндоваскулярном лечении. Ложная аневризма иногда возникает в отдалённом периоде после огнестрельного или ножевого ранения в области почек.
Основные симптомы и признаки
Преимущества лечения в клинике
Диагностика
Неосложненная аневризма почечной артерии диагностируются обычно случайно. На диагностический поиск может натолкнуть наличие систолического шума в проекции почек при аускультации. Основные методы диагностики связаны с визуализацией патологического расширения сосуда. При любой артериальной гипертензии плохо поддающейся коррекции препаратами нужно обязательно проводить исследования сосудов почек. К ним относятся:
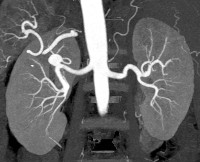
При исследовании выявляется мешок (выпячивание) по ходу ствола почечной артерии или её ветвей. При исследовании можно увидеть форму аневризмы, измерить ее размеры, определить наличие тромботических масс в просвете. При ЦДК сосудов почек можно отметить обеднение сосудистого рисунка, что связано с закупоркой мелких артерий из полости аневризмы. УЗИ почек позволяет оценить структуру почечной ткани и наличие сопутствующей почечной патологии.
 Мультиспиральная компьютерная томография с контрастированием
Мультиспиральная компьютерная томография с контрастированием
Это современный метод визуализации артерий без контраста. Применяется с той же целью, что и МСКТ, когда применение контраста противопоказано. По качеству несколько уступает компьютерной томографии.
Необходимый этап диагностики и лечения почечной аневризмы, однако отличается инвазивностью и применяется перед эндоваскулярным лечением после применения других методов исследований. Во время ангиографии катетер устанавливается непосредственно в устье почечной артерии и выполняется введение контраста, который прослеживается на рентгенограмме.
Лечение
 Выявление аневризмы почечной артерии должно являться показанием к консультации сосудистого хирурга с целью определения способа хирургического лечения. Своевременное лечение позволяет полностью освободиться от риска опасных осложнений.
Выявление аневризмы почечной артерии должно являться показанием к консультации сосудистого хирурга с целью определения способа хирургического лечения. Своевременное лечение позволяет полностью освободиться от риска опасных осложнений.
Абсолютные показания к вмешательству при аневризме почечной артерии:
Виды хирургических вмешательств:
Малоинвазивные вмешательства проводятся через прокол в артерии под местной анестезией.
Эмболизация полости аневризмы — введение в просвет мешковидной аневризмы специальной спирали, которая вызывает тромбоз полости. Кровоток по сосуду сохраняется. Это весьма ювелирная эндоваскулярная операция, которая подходит именно для мешковидных аневризм, но не подходит для веретенообразных расширений сосуда.
Открытые хирургические вмешательства
Аневризма почечной артерии
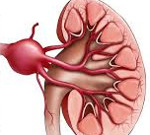
Аневризма почечной артерии — это выпячивание стенки ренального сосуда. Может быть истинным и ложным. Клинически на ранних этапах себя никак не проявляет, позднее появляется боль в поясничной области и симптомы общей интоксикации, нарушаются функции мочевыделительной системы. Патология может осложниться некрозом, инфекционными процессами, внутренним кровотечением. Диагноз устанавливается на основании данных инструментальных методов: УЗИ, ангиографии, рентгенографии. Лечение преимущественно хирургическое с удалением артериального дефекта. При образовании массивных некротических или гнойных очагов показана нефрэктомия.
МКБ-10
Общие сведения
Аневризмой почечной артерии является локальное расширение сосуда в два и более раза по сравнению с его нормальным диаметром. Заболевание чрезвычайно редко встречается в клинической практике. Частично это объясняется тем, что у большинства больных патология протекает бессимптомно или со скудными проявлениями, что затрудняет статистический анализ. Распространенность среди всех аневризм составляет 0,1-0,15%. У 80% пациентов выпячивание стенки почечной артерии сочетается с ренальной гипертензией. Определенных закономерностей между наличием заболевания и полом или возрастом больных не выявлено. У женщин риск развития аневризмы увеличивается при беременности, когда гормональные изменения могут влиять на эластические свойства стенок сосудов.

Причины
Непосредственной причиной образования выпячивания становится нарушение структурной целостности сосудистой стенки, возникающее в ответ на воздействие повреждающих агентов. Факторами, увеличивающими вероятность формирования аневризм, считаются пожилой возраст, неправильное питание, вредные привычки, метаболические нарушения при сахарном диабете. Основными этиофакторами возникновения дефектов являются:
Патогенез
Основой механизма развития аневризмы является утрата эластических свойств медиального слоя стенки артерии почки, приводящая к его неспособности сопротивляться давлению крови. Структурные нарушения могут быть врожденными (при синдроме Марфана) или приобретенными (при атеросклерозе, артериите, инфекционных заболеваниях). Вначале происходит разрыв внутреннего слоя сосуда с сохранением целостности остальных слоев. Кровь попадает в образовавшийся дефект, под ее давлением постепенно образуется продольное расслоение классической мешотчатой формы на месте локального поражения. При диффузном циркулярном повреждении артерии выпячивание имеет веретенообразную форму. При ложных аневризмах участок расширения сосуда формируется из соединительной ткани без участия мышечного слоя.
Непосредственный распад аневризмы ведет к массивному кровотечению. Микроразрывы могут тромбироваться, после чего образуется забрюшинная гематома с последующей капсуляцией. При попадании инфекции в область гематомы происходит нагноение жировой ткани, без медицинской помощи велик риск развития сепсиса. Сдавление почечной чашечно-лоханочной системы выпячиванием большого размера ухудшает пассаж мочи, провоцирует застойные явления, что увеличивает вероятность присоединения пиелонефрита.
Классификация
В основе разделения аневризмы почечных сосудов на отдельные типы лежат особенности их расположения, причины, патогенез. По локализации выделяют выпячивания собственно ствола ренальной артерии и ее мелких ответвлений, по этиологии — врожденные, атеросклеротические, воспалительные, посттравматические поражения и аневризмы, возникшие как результат медицинских манипуляций. Наиболее важной с клинической точки зрения считается классификация по структуре стенки сосуда в зоне расширения:
Симптомы
Аневризма небольших размеров долгое время протекает без клинических проявлений. Обнаружение патологии возможно при плановом обследовании почек инструментальными методами или диагностике других заболеваний. Постепенно аневризма увеличивается, начинает давить на окружающие органы, ткани. У пациента возникает ощущение распирания, тянущие боли в пояснице на стороне поражения.
При расположении выпячивания в почке сдавлению подвергается мочеточник, что значительно ухудшает функционирование органа. Это может привести к развитию почечной недостаточности, инфаркта почки. Клинически данное нарушение проявляется симптомами интоксикации: тошнотой, рвотой, слабостью, головной болью, головокружением. При мешотчатой форме аневризмы особенно высок риск образования тромбов с последующим омертвлением почечной ткани. Начавшийся некроз вызывает интенсивные боли, которые отдают в низ живота, половые органы, бедро. Общее состояние больного стремительно ухудшается.
Разрыв сосудистого выпячивания считается самым опасным осложнением аневризмы, приводит к шоковому состоянию и смерти в 70% случаев. Признаками внутреннего кровотечения являются резкая боль в пояснице, животе, усиливающаяся при любой физической нагрузке, слабость, бледность слизистых и кожных покровов, сухость во рту, одышка, тахикардия, головные боли, резкое снижение артериального давления. Пациент с такими симптомами нуждается в незамедлительной хирургической помощи.
Осложнения
Диагностика
Аневризма обнаруживается урологами-нефрологами, сосудистыми хирургами при наличии соответствующей симптоматики, диагностируется с применением инструментальных методов. При небольших размерах может протекать бессимптомно, выявляется случайно. Физикальные и лабораторные методы малоинформативны в дебюте заболевания, могут лишь косвенно указывать на наличие воспаления или подтверждать дисбаланс липидного спектра. Ключевыми диагностическими мероприятиями являются:
Лечение аневризмы почечной артерии
При обнаружении патологии на ранних стадиях, когда размер выпячивания не превышает 0,5-1 см, а клинические симптомы болезни отсутствуют, рекомендуется выжидательная тактика с динамическим наблюдением и ежемесячным УЗИ-контролем. Если во время очередного приема у больного выявляются признаки увеличения аневризмы, появляются изменения самочувствия, указывающие на ухудшение течения процесса, показано оперативное лечение. Используются следующие методы:
После операции показан курс антибиотикотерапии препаратами широкого спектра. Дополнительно назначаются физиопроцедуры — УВЧ, магнитотерапия. Длительность восстановительного периода зависит от объема проведенного вмешательства, при эндоваскулярных операциях по укреплению сосудистой стенки составляет около 7 дней, после проведенного шунтирования до 1 месяца, после нефрэктомии — до 2 месяцев. Рекомендована щадящая диета с ограничением соли до 2 г в сутки, жидкости до 1-1,5 литров, исключением жирных блюд.
Прогноз и профилактика
При своевременно выявленной аневризме ренальной артерии, правильно проведенном оперативном вмешательстве прогноз благоприятный. Риск рецидива зависит от этиологии процесса, терапии заболеваний, послуживших пусковыми факторами образования дефекта сосуда. Поскольку самой частой причиной потери эластических свойств сосудистой стенки является атеросклероз, профилактика направлена на предупреждение и корректировку метаболических нарушений. Больным следует придерживаться диеты с низким содержанием соли и жиров, большим количеством овощей и фруктов, принимать антиатеросклеротические препараты.
Аневризма почечной артерии
Большинство аневризм почечных артерий являются мешотчатыми и чаще всего выделяются в виде мешка в месте деления основного ствола почечной артерии. Аневризмы почечных артерий встречаются у 0,09% от всего населения. При осложнениях летальный исход составляет более 80%. Современная медицина располагает возможностями лечения любых аневризм, поэтому глупо лишать себя жизни из-за маленького выпячивающего шарика диаметром 2 см.
Причины аневризмы почечной артерии
Клиническая картина
Большинство случаев почечной аневризмы протекают бессимптомно и являются случайной находкой при УЗИ обследовании почек или же других исследованиях сосудистой системы. Симптомы обычно возникают при осложнениях аневризмы: разрыве, эмболизации периферических артерий почек или тромбоза почечной артерии. Осложнённая аневризма почечной артерии имеет высокий риск летальности, поэтому при выявлении необходимо обсудить вопрос о хирургическом лечении. Разрыв обычно происходит вследствие большой физической нагрузки, травмы области почек, ранения при ангиографии или эндоваскулярном лечении. Ложная аневризма иногда возникает в отдалённом периоде после огнестрельного или ножевого ранения в области почек.
Основные симптомы и признаки
Диагностика
Неосложненная аневризма почечной артерии диагностируются обычно случайно. На диагностический поиск может натолкнуть наличие систолического шума в проекции почек при аускультации. Основные методы диагностики связаны с визуализацией патологического расширения сосуда. При любой артериальной гипертензии плохо поддающейся коррекции препаратами нужно обязательно проводить исследования сосудов почек. К ним относятся:
1. УЗИ артерий почек
При исследовании выявляется мешок (выпячивание) по ходу ствола почечной артерии или её ветвей. При исследовании можно увидеть форму аневризмы, измерить ее размеры, определить наличие тромботических масс в просвете. При ЦДК сосудов почек можно отметить обеднение сосудистого рисунка, что связано с закупоркой мелких артерий из полости аневризмы. УЗИ почек позволяет оценить структуру почечной ткани и наличие сопутствующей почечной патологии.
2. Мультиспиральная компьютерная томография с контрастированием
3. Магнитно-резонансная ангиография
Это современный метод визуализации артерий без контраста. Применяется с той же целью, что и МСКТ, когда применение контраста противопоказано. По качеству несколько уступает компьютерной томографии.
Необходимый этап диагностики и лечения почечной аневризмы, однако отличается инвазивностью и применяется перед эндоваскулярным лечением после применения других методов исследований. Во время ангиографии катетер устанавливается непосредственно в устье почечной артерии и выполняется введение контраста, который прослеживается на рентгенограмме.
Аневризма правой почечной артерии лечение
Аневризмы висцеральных артерий (АВА) встречаются довольно редко и в большинстве наблюдений являются диагностической находкой при обследовании больного. По данным мировой литературы, частота АВА при аутопсиях составляет от 0,01 до 0,2% [8]. АВА классифицируются по происхождению: врожденные и приобретенные; по морфологии: истинные и ложные; по форме: мешотчатые и веретенообразные [1, 2]. Наиболее часто из АВА встречаются аневризмы селезеночной артерии (60-80%), затем следуют аневризмы печеночной артерии (20%), аневризмы гастродуоденальной, панкреатодуоденальной артерий, артерии поджелудочной железы (6%); реже наблюдаются аневризмы верхней брыжеечной артерии (5,5%), чревного ствола (4%); аневризмы артерий других локализаций встречаются менее чем в 4% наблюдений [2, 9]. Особняком стоит проблема диагностики и лечения аневризм почечных артерий, встречающихся гораздо чаще и занимающих второе место после аневризм селезеночной артерии [6].
Этиология АВА довольно широка. Причинами появления истинных АВА являются атеросклероз, фибромышечная дисплазия, нарушение в строении коллагеновых волокон и часто встречающееся разрушение медии сосудистой стенки, выражающееся в потере или фрагментации эластиновых нитей и уменьшении мышечных волокон. Однако, по данным литературы, атеросклеротические изменения сосудистой стенки рассматриваются как вторичные проявления. Псевдоаневризмы появляются вследствие травматического повреждения сосудистой стенки, вызванного в том числе ятрогенией, инфицированием, воспалением или васкулитами. Изменение структуры окружающих тканей также способствует развитию АВА. Наглядным примером является неблагоприятное воздействие ферментативной системы поджелудочной железы на окружающие ткани при развитии панкреатита [10].
Аневризмы селезеночной артерии (АСА)
АСА встречаются чаще всего. Для АСА характерна четкая связь с половой принадлежностью пациента, у женщин они встречаются в 4 раза чаще, чем у мужчин [11]. Данное соотношение объясняется агрессивным воздействием на сосудистую стенку селезеночной артерии повышенного уровня эстрогенов [9]. Среди женщин с АСА 40% являются повторнородящими [11] и у 10% выявляются деструктивные изменения печени с исходом в цирроз и развитием портальной гипертензии, приводящей к повышению давления в бассейне селезеночной артерии [11]. Фибродисплазия как основной фактор появления АСА отмечается в 2% наблюдений [11] в сочетании с изменениями в структуре почечных артерий. Псевдоаневризмы селезеночной артерии, как правило, возникают в результате развития панкреатита и панкреатических псевдокист. Как правило, АСА достигают 4 см в диаметре, мешковидные, протекают асимптомно и располагаются в средней или дистальной трети селезеночной артерии [10]. Гораздо реже встречаются веретенообразные АСА. Частота разрывов АСА зависит от размера аневризм и достигает 12% с летальностью 36% [5]. Разрывы АСА во время беременности, часто происходящие в III триместре, являются катастрофой и приводят к смерти плода и матери в 70-90% наблюдений [10].
Развернутая клиническая картина при АСА проявляется, как правило, при разрыве. Пациенты в момент разрыва АСА ощущают острую боль в области левого подреберья с иррадиацией в подлопаточную область, что сопровождается выраженной гипотонией. Начинающийся разрыв АСА происходит изнутри в толщу аневризматического мешка с последующим разрывом внешней оболочки и кровоизлиянием в брюшную полость; описанный процесс известен под названием «феномен двойного разрыва» [10].
В большинстве наблюдений АСА можно визуализировать при плановой рентгенографии органов грудной клетки как сосудистый кальцинат, имеющий вид круга [11]. Диагностика АСА дополняется применением мультиспиральной компьютерной томографии, а также селективной ангиографии.
Хирургическое лечение АСА сводится к резекции аневризматического мешка, перевязке селезеночной артерии и спленэктомии при больших размерах аневризматического мешка и расположении в воротах селезенки. После спленэктомии образовавшееся пространство заполняют большим сальником [11]. Дистальная панкреатотомия может быть выполнена при расположении аневризмы в паренхиме поджелудочной железы. Сохранение селезенки без реконструкции артериального сегмента может привести к инфаркту этого органа с развитием абсцесса. В случае возможности реконструкции производят резекцию аневризматического мешка с восстановлением структуры селезеночной артерии с помощью наложения анастомоза конец в конец или протезированием артерии аутовенозным трансплантатом.
Известны наблюдения эндоваскулярных вмешательств при АСА. Однако несмотря на малую травматичность применяемых методик, существуют ограничения в использовании эндоваскулярной хирургии. Для оптимального результата необходимо наличие широкой шейки АСА и расположения последней в проксимальной трети селезеночной артерии, что приведет к «выключению» аневризмы из кровотока и улучшению перфузии селезенки и снижению риска разрыва. Кроме того, применение стент-графта позволяет облегчить доступ к селезеночной артерии во время эмболизации селезенки при гиперспленизме. Однако естественный извитой ход селезеночной артерии, дистальное расположение аневризм существенно ограничивают проведение стента, поэтому открытое хирургическое вмешательство выходит на первый план [11].
Аневризмы печеночной артерии (АПА)
АПА занимают второе место по частоте среди аневризм непарных висцеральных ветвей брюшного отдела аорты, составляя 20%, половина из которых представлена ложными аневризмами. Расположение аневризм помогает в выявлении причины и определении дальнейшей тактики ведения больного. Внутрипеченочные аневризмы ветвей печеночной артерии часто образуются в результате травмы, ятрогенных повреждений после биопсии или оперативных вмешательств на печени, воздействия инфекционных агентов или вследствие васкулита. Внепеченочные аневризмы, как правило, наблюдаются после трансплантации печени, общехирургических манипуляций, чрескожных вмешательств на желчевыводящих путях, закрытой травмы живота, а также сопровождают гепатоцеллюлярный рак [10].
Как правило, АПА одиночные, веретенообразные или мешотчатые и в 80% наблюдений располагаются внепеченочно. Очень малая доля АПА протекает с определенной симптоматикой (дискомфорт в эпигастральной области вследствие расширения аневризматического мешка, болевой синдром, характерный для панкреатита) [11]. Иногда АПА могут вызывать желтуху или гемобилию. Описанные симптомы составляют триаду Квинке и отмечаются у 1 / 3 больных [10]. Чаще всего АПА диагностируют с помощью применения селективной ангиографии, компьютерной томографии, ультразвуковой диагностики или МРТ. Рентгенография малоинформативна ввиду низкой частоты атеросклеротического поражения артериальной стенки.
От 20 до 40% АПА осложняются разрывом, что приводит к летальному исходу в 35-40% наблюдений [10]. Велик риск разрыва неатеросклеротических АПА. Разрыв АПА чаще происходит в гепатобилиарное пространство, приводя к гемобилии, в желудочно-кишечный тракт, полость желчного пузыря, воротную вену, а также в брюшную полость [5].
Аневризмы гастродуоденальной, панкреатодуоденальной артерий и артерии поджелудочной железы
В большинстве наблюдений развитию аневризм указанных артерий способствуют панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки, повышение артериального давления в соответствующих бассейнах при окклюзии чревного ствола, перенесенные оперативные вмешательства на поджелудочной железе. Большинство больных предъявляют жалобы на боль в эпигастральной области с иррадиацией в спину. Разрывы аневризм сопровождаются кровотечением в полость желудка, двенадцатиперстной кишки, реже через желчевыводящие пути и панкреатические протоки. F. Boudghene и соавт. сообщали об успешном лечении 32 аневризм панкреатодуоденальных артерий с применением транскатетерной эмболизации. Следует подчеркнуть, при использовании эндоваскулярного лечения очень важно произвести поиск «питающей» артерии, так как в перигастральной области имеется очень развитая сосудистая сеть. С целью контроля за эффективностью проведенного лечения необходим ангиографический контроль в динамике [4, 5, 10].
Аневризмы чревного ствола (АЧС)
АЧС встречаются в 4% всех аневризм висцеральных ветвей аорты и часто являются асимптомными. В 13% наблюдений отмечаются разрывы с летальностью более 50%. Клиническая картина при разрыве АЧС представлена кровотечением в брюшную полость или в желудочно-кишечный тракт. Часто АЧС бывает дегенеративными, сочетаются в 20% наблюдений с аневризмами аорты и в 40% наблюдений с аневризмами других висцеральных артерий. В большинстве наблюдений АЧС являются диагностическими находками. При лечении АЧС применяют традиционное хирургическое вмешательство в объеме резекции аневризмы с восстановлением проходимости чревного ствола путем анастомозирования конец в конец. Если это невозможно, то производят целиакоаортальное протезирование синтетическими протезами или аутовеной. Частое расположение аневризм в проксимальном отделе чревного ствола и отсутствие шейки ограничивают применение эндоваскулярного вмешательства [5, 10].
Аневризмы верхней брыжеечной артерии (АВБА)
АВБА составляют 5,5% всех аневризм висцеральных артерий, часто сопровождаются дискомфортом и болью в животе, варьирующей от тупой до нестерпимой и ассоциирующейся с «кишечной жабой». Они бывают мешотчатыми и веретенообразными, обычно располагаются в проксимальной части ВБА рядом с устьем панкреатодуоденальной артерии и средней толстокишечной артерии. Причинами развития АВБА являются грибковые поражения с вторичным присоединением бактериальной микрофлоры, связанные с бактериальным эндокардитом, наркоманией. Также имеются сведения о влиянии дегенерации медии, травмы и болезни Бекета. От 38 до 50% аневризм осложняются разрывами.
Выбор метода лечения зависит от состояния гемодинамики больного и операционного риска. Наиболее часто применяется традиционное хирургическое лечение. Варианты оперативных вмешательств включают резекцию, ушивание или перевязку аневризмы с выполнением артериальной реконструкции или без нее. Допускается перевязка ВБА и ЧС в связи с выраженным развитием коллатерального кровообращения. Однако реконструктивная хирургия с применением аутовенозного или синтетического трансплантата незаменима при высокой угрозе разрыва аневризмы или наличии признаков ишемии кишечника. Ввиду наиболее частого захвата аневризмой проксимального отдела ВБА, отсутствия зоны имплантации стента ограничивают применение эндоваскулярного лечения [3, 5, 10].
Аневризмы почечных артерий (АпА)
АпА часто рассматривают отдельно от остальных аневризм висцеральных ветвей ввиду отличной этиологии и значительно меньшего риска разрыва и низкой летальности. АпА тесно связаны с артериальной гипертензией. Частота истинных АпА составляет примерно 0,015-1%. Появлению АпА способствует дегенерация медии и фибродисплазия, а также фрагментация внутренней эластической пластинки, обнаруженная при гистологических исследованиях. В определенной степени развитию АпА способствуют артериальная гипертензия и атеросклероз. Редкими причинами являются нейрофиброматоз и неспецифический артериит. Большинство АпА мешотчатые и в 75% наблюдений они расположены в ветвях первого или второго порядка, менее чем в 10% наблюдений отмечается интрапаренхимальное расположение аневризм. Большинство АпА протекает асимптомно и лишь в 30% наблюдений имеют место злокачественная гипертензия, болевой синдром, гематурия, инфаркт почки и разрыв. Наиболее серьезным осложнением, встречающимся в 30% наблюдений, является разрыв АпА. Летальность достигает 10%. Однако имеются сведения о сочетании АпА с АСА у беременных, при разрыве во время беременности летальность достигает 80-90% [11].
АпА выявляются с помощью ультразвуковой диагностики, брюшной аортографии и мультиспиральной компьютерной томографии.
Лечение АпА заключается в применении как консервативных методов, так и хирургического лечения. Консервативный метод лечения используют при асимптомных АпА. Аневризмы диаметром до 2 см требуют динамического наблюдения. В случае злокачественной гипертензии, проявления урологических симптомов рекомендуют проведение диссекции, эмболизации, локальной компрессии путем эндоваскулярного вмешательства у женщин репродуктивного возраста или в периоде беременности. При хирургическом лечении производят резекцию аневризмы с последующей реконструкцией почечной артерии. При эндоваскулярном лечении в основном применяют стент-графты с учетом адекватного почечного кровотока. Однако при больших размерах аневризмы, распространении ее на паренхиму почки и при подозрении на разрыв производят резекцию почки или нефрэктомию с резекцией аневризмы и перевязкой пораженной почечной артерии. Оптимальным вариантом при хирургическом вмешательстве является забрюшинный доступ, обеспечивающий хорошую экспозицию почечной артерии и почки [6, 11]. В эпоху развития эндоваскулярной хирургии последнюю рассматривают как оптимальный вариант ввиду малой травматичности и хорошего отдаленного результата [7].
Таким образом, аневризмы висцеральных артерий являются редким сосудистым заболеванием и часто осложняются разрывом. Наиболее распространены аневризмы селезеночной, печеночной и почечных артерий. Клиническая картина крайне скудна и в основном проявляется в момент разрыва. Диагностический спектр включает ультразвуковое исследование, мультиспиральную компьютерную томографию с применением контрастных веществ; для оценки возможности применения эндоваскулярных методик используют селективную ангиографию. Выбор метода лечения зависит от тяжести состояния больного, клинических проявлений, а также локализации аневризмы и ее морфологии. Предпочтение отдают эндоваскулярным методикам, являющимся малотравматичными и обеспечивающими хороший долгосрочный результат. Однако в каждом конкретном наблюдении тактика ведения больного индивидуальна, выбор оптимального способа лечения аневризм висцеральных артерий основывается на данных всего спектра возможных диагностических манипуляций.
