РОЖА: КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Клиническая классификация рожи
Клиническая картина рожи
Вследствие редкого выделения b-гемолитического стрептококка из крови больных и из очага воспаления проведение обычных бактериологических исследований нецелесообразно. Определенное диагностическое значение имеют повышенные титры антистрептолизина-О и других противострептококковых антител, выявление бактериальных и L-форм стрептококка в крови больных, что особенно важно при прогнозировании рецидивов у реконвалесцентов. В последнее время для диагностики стрептококковых инфекций начинают использовать полимеразную цепную реакцию. У большинства больных рожей в разгар заболевания обычно отмечаются умеренный нейтрофильный лейкоцитоз со сдвигом влево, анэозинофилия, умеренно повышенная СОЭ. У больных с частыми рецидивами заболевания может наблюдаться лейкопения. При тяжелом течении рожи, ее гнойных осложнениях возможно обнаружение гиперлейкоцитоза, иногда с развитием лейкемоидной реакции, токсической зернистости нейтрофилов. Измененные показатели гемограммы обычно нормализуются в период реконвалесценции. Изменения показателей Т- и В-систем иммунитета наиболее характерны для рецидивирующей формы болезни. Они отражают признаки вторичной иммунной недостаточности, обычно протекающей по гиперсупрессорному варианту.
Для больных геморрагической рожей типичны выраженные нарушения гемостаза и фибринолиза, проявляющиеся повышением уровня в крови фибриногена, ПДФ, РКМФ, увеличением или снижением количества плазминогена, плазмина, антитромбина III, повышением уровня 4-го фактора тромбоцитов, уменьшением их количества. При этом активность различных компонентов гемостаза и фибринолиза у отдельных больных существенно варьирует.
Диагностические критерии и дифференциальная диагностика
Диагностическими критериями рожи в типичных случаях являются:
• острое начало болезни с выраженными симптомами интоксикации, повышением температуры тела до 38-39°С и выше;
• преимущественная локализация местного воспалительного процесса на нижних конечностях и лице;
• развитие типичных местных проявлений с характерной эритемой, возможным местным геморрагическим синдромом;
• развитие регионарного лимфаденита;
• отсутствие выраженных болей в очаге воспаления в покое.
Дифференциальный диагноз при роже следует проводить более чем с 50 заболеваниями, относящимся к клинике хирургических, кожных, инфекционных и внутренних болезней. В первую очередь необходимо исключить абсцесс, флегмону, нагноившуюся гематому, тромбофлебит (флебит), дерматит, экзему, опоясывающий лишай, эризипелоид, узловатую эритему.
Лечение больных рецидивирующей рожей
Традиционно в остром периоде рожи назначается УФО на область очага воспаления на область регионарных лимфатических узлов. При сохранении в периоде реконвалесценции инфильтрации кожи, отечного синдрома, регионарного лимфаденита назначают аппликации озокерита или повязки с подогретой нафталановой мазью (на нижние конечности), аппликации парафина (на лицо), электрофорез лидазы (особенно в начальных стадиях формирования слоновости), хлорида кальция, радоновые ванны. В недавних исследованиях показана высокая эффективность низкоинтенсивной лазертерапии местного очага воспаления, особенно при геморрагических формах рожи. Используется лазерное излучение как в красном, так и в инфракрасном диапазоне. Применяемая доза лазерного излучения варьирует в зависимости от состояния местного геморрагического очага, наличия сопутствующих заболеваний.
Бициллинопрофилактика рецидивов рожи
Рожистое воспаление кожи
Рожистое воспаление кожи, в народе просто «рожа» – острое воспалительное поражение кожных покровов инфекционного происхождения. Болезнь вызывается агрессивной разновидностью стрептококка: бета-гемолитическим стрептококком группы A.
Недугом страдают чаще взрослые люди, но вероятность заболеть есть даже у младенцев.
Еще столетие назад рожа считалась крайне опасной и часто приводила к летальному исходу. В настоящее время благодаря появлению антибактериальных препаратов, она стала относиться к излечимым болезням. Однако продолжает оставаться серьезной инфекцией, требующей своевременной эффективной терапии, и пристального внимания врачей.
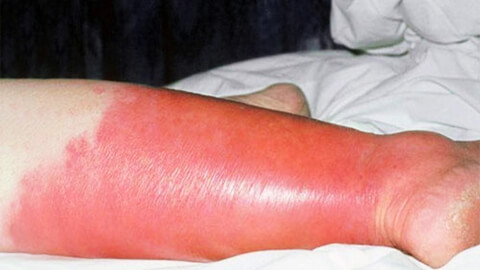
Причины возникновения рожи
Стрептококк может долгое время находится в организме в «спящем» состоянии, когда его активное размножение подавляется иммунной системой. В этом случае заболевание развиваться не будет. Но одновременное воздействие нескольких неблагоприятных факторов может привести к болезни.
Для возникновения воспалительного процесса необходимо совпадение сразу нескольких обстоятельств:
Немаловажную роль играет гигиена тела – рожа возникает значительно чаще в регионах с плохими санитарно-гигиеническими условиями.
Имеются наблюдения, что заболевание более типично для людей белой расы.
Симптомы рожистого воспаления
Заболевание начинается резко и протекает остро. Пациенты, как правило, могут указать даже час его возникновения.
Начало схоже с тяжелым ОРВИ – быстро поднимается температура, возникает общая интоксикация организма. Наблюдается озноб (нередко сотрясающий), головные боли, тошнота, рвота, боли и ломота в спине и суставах. При тяжелом течении возможно возникновение судорог и бреда.
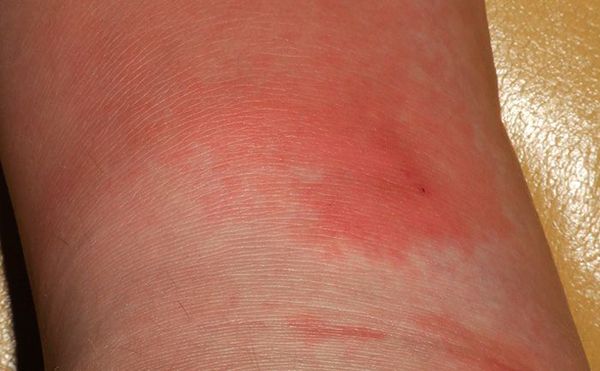
Поражение кожных покровов начинает развиваться через 10-20 часов с момента возникновения общих симптомов. Начинается с зуда кожи, ощущения ее стянутости, потения. Затем кожа в месте заражения начинает краснеть и отекать, возникает выраженная эритема.
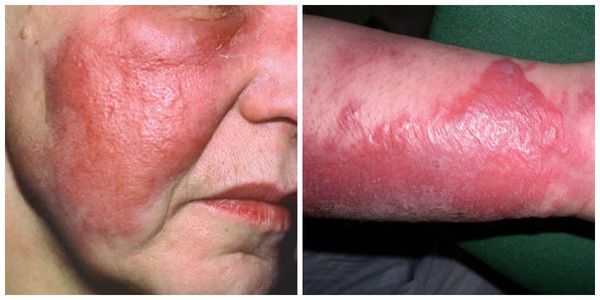
Характерным признаком рожи является очень яркая гиперемия (краснота) пораженного участка с четкими неровными границами, которые называют «языками пламени» или «географической картой». Края участка приподняты в виде инфильтрационного валика. Воспаленная область горячая на ощупь, отечная, уплотненная, лоснящаяся. При надавливании на нее возникает легкая болезненность, после надавливания краснота под этими участками пропадает на несколько секунд.
Также характерен лимфаденит – уплотнение лимфатических узлов, снижение их подвижности и болезненность при надавливании. У некоторых больных на коже возникает розовая полоса, которая соединяет воспаленный участок с ближайшей группой лимфоузлов.
Классификация
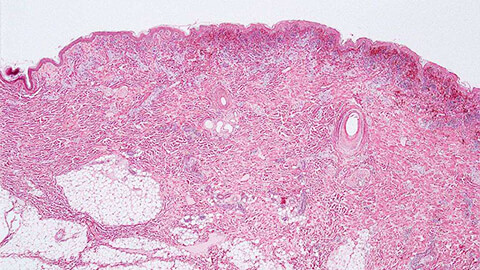
Рожистое воспаление кожи обычно классифицируют по нескольким параметрам.
По кратности возникновения рожи ее делят на 3 вида:
Особое внимание следует уделять рецидивирующей роже и направить лечение не только на подавление инфекции, но и на общее укрепление организма.
Классификация по распространению на теле:
Также могут встречаются смешанные формы. Особо неприятным является рожистое воспаление кожи лица. Оно причиняет не только физическое, но и моральное страдание из-за ухудшения внешнего вида больного.
По характеру проявления на кожных покровах:
Наибольшую опасность для пациента представляет последняя форма заболевания.
По тяжести протекания болезнь делится на 3 формы:
Халатное отношение к легкой стадии и отсутствие адекватного лечения приводит к прогрессированию недуга и возникновению тяжелых форм заболевания.
Поэтому при подозрении на рожистое воспаление необходимо срочно обратиться к врачу.
Какие части тела чаще всего поражает рожа
Рассмотрим на каких участках тела наиболее часто возникает воспалительный процесс:
Диагностика
Так как симптоматика рожистого воспалительного процесса ярко проявлена и специфична, врач может поставить даже при первичном осмотре, исходя из следующих симптомов:
Специальная лабораторная диагностика не нужна. Но для подтверждения диагноза следует обратить внимание на следующие параметры общего анализа крови:
Также рекомендуется определить лабораторно штамм стрептококка, для подбора наиболее эффективной схемы лечения.
Рожистое воспаление кожи – лечение
Основной метод терапии этой болезни – медикаментозный.
Применяются такие препараты:
Чаще всего назначаются сразу несколько классов лекарств, так как для полного излечения необходим комплексный подход.

Для купирования острой фазы необходимо до 2-х недель. Но и после этого не следует прекращать лечение.
Кожа в местах, подвергавшихся воспалению, очень уязвима в ближайшие несколько недель, возможно ее шелушение. Ни в коем случае нельзя подвергать интенсивному воздействию солнечных лучей пострадавшие места минимум месяц после снятия острой фазы. Также необходимо дополнительное увлажнение специальными мазями и кремами для полного восстановления структуры кожи.
После прохождения острой фазы рекомендуется физиотерапия.
Изредка приходится прибегать к хирургическому методу лечения. Он становится необходим при глубоких поражениях кожных покровов.
Особое внимание следует уделить рецидивирующей роже. Лечение острой её фазы не отличается от лечения при первичном заболевании. После снятия острых симптомов необходим дополнительный курс для восстановления иммунитета и избавления от стрептококковой инфекции.
Лечение неосложненных форм заболевания проводится амбулаторно, под наблюдением лечащего врача. Тяжелое течение может потребовать госпитализации пациента.
Самолечение может быть смертельно опасным из-за вероятности тяжелых осложнений.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
Риск осложнений значительно повышают следующие факторы:
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Профилактика осложнений и рецидивов
Заболевание имеет явно выраженную симптоматику. При обнаружении двух и более симптомов необходимо срочно обратиться к врачу и незамедлительно начать лечение. Строгое соблюдение рекомендаций и выполнение всех необходимых процедур позволит избежать осложнений.
Важно довести лечение до конца даже после устранения острых проявлений заболевания. Особенно важно не прекращать курс антибиотиков раньше установленного времени, так как это ведет к хронизации заболевания и выработке привыкания к данному виду антибактериальных препаратов – в следующий раз они могут оказаться для вас бесполезными.
Чтобы не случилось рецидива важно поддерживать хороший кровоток и лимфоток в местах воспаления, и следить за чистотой и сухостью кожных покровов.
Что такое рожа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николаенко А. А., инфекциониста со стажем в 8 лет.


Определение болезни. Причины заболевания
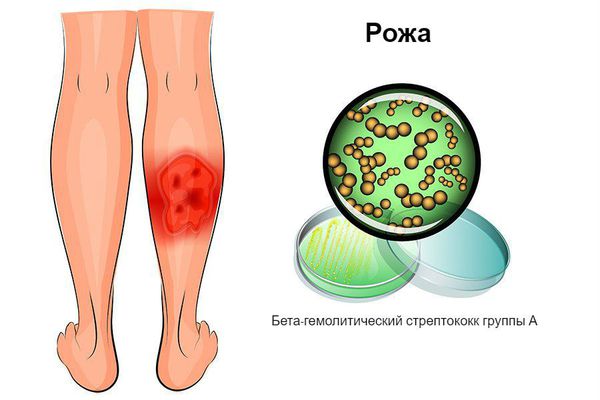
Возбудителем рожи является бактерия — бета-гемолитический стрептококк группы А.
Стрептококк чувствителен к высыханию, при нагревании до 60 °C погибает за 30 минут, при кипячении — почти мгновенно, высокочувствителен к различным антибиотикам (например, пенициллинового и цефалоспоринового рядов). Любые антисептики (например, йод и зелёнка), спирт и т. п. губительны для него. Хорошо переносит замораживание (может сохраняться до месяца).
В патогенезе инфекции ведущее значение имеют капсула и элементы клеточной стенки бактерии. Капсула повышает способность стрептококка прикрепляться к тканям и поддерживать с ними контакт, а также помогает скрыться от иммунных клеток и избежать фагоцитоза (поглощения и уничтожения иммунной системой).
В развитии различных форм заболевания выделяют провоцирующие и предрасполагающие факторы:
Рожа является типичным антропонозом (т. е. болеет только человек). Чаще всего стрептококк попадает в место развития рожи от самого больного (т. е. он уже имеется в организме, например в очаге хронической инфекции). Передача от человека к человеку и последующее развитие рожи возможно, но происходит редко.
Не у всех людей при контакте с данной бактерией развивается рожа. Заболеть могут лишь те, у кого есть генетическая или приобретённая предрасположенность. Если предрасположенности нет, то при контакте с бактерией могут развиваться другие формы стрептококковой инфекции, например импетиго или абсцесс.
Перенесённая рожа не вызывает развития полноценного иммунитета, поэтому человек может заражаться и болеть повторно.
Симптомы рожи
Перед появлением полноценной картины рожи пациенты испытывают симптомы продромального периода ( предвестника основного заболевания ) в виде головной боли, слабости и озноба.
Патогенез рожи
Путь заражения может быть экзогенным (из внешней среды) или эндогенным (из внутренней среды). При экзогенном заражении бета-гемолитический стрептококк внедряется в организм через повреждённую кожу (ссадины, царапины, раны и т. д.), а также через слизистые оболочки. Эндогенный путь заражения подразумевает занесение возбудителя в кожу из очагов стрептококковой инфекции в организме (например, тонзиллит, кариозные зубы) с током крови или лимфы.
Попадая в кожные лимфатические капилляры, стрептококк начинает там размножаться и формирует активный воспалительный или латентный (скрытый) очаг инфекции в дерме. В случае образования скрытого очага, возбудитель длительно присутствует в коже в неактивном состоянии (в L-форме) или с током крови распространяется по организму, где затем также преобразуется в L-формы. Этот процесс лежит в основе формирования стойких очагов хронической стрептококковой инфекции. При наличии провоцирующих факторов бактерии снова становятся активными, что приводит к рецидивам.
Патологический процесс при роже проходит несколько этапов:
1. Инкубационный период. Бактерии внедряются в кожу при её повреждении или при попадании из очага хронической инфекции. Далее возбудитель накапливается в лимфатических капиллярах дермы.
2. Токсинемический период. Стрептококк активно размножается в коже, его токсические продукты (экзотоксины, компоненты клеточной стенки, ферменты) проникают в кровоток, что проявляется нарастанием симптомов интоксикации: повышением температуры тела, ознобом, головной болью и слабостью.
4. Завершающий период. Происходит уничтожение бактериальных форм бета-гемолитического стрептококка с помощью фагоцитоза, после чего пациент выздоравливает.
Классификация и стадии развития рожи
Рожа по частоте возникновения:
По характеру местных проявлений:
Регионарный лимфаденит (воспаление лимфоузлов) и лимфангит (воспаление лимфатических сосудов) сопровождают все формы рожи.
Возможные локализации местного воспалительного процесса:
По степени тяжести (критерии — выраженность интоксикации, выраженность местных изменений, наличие или отсутствие осложнений):
По распространённости местных проявлений:
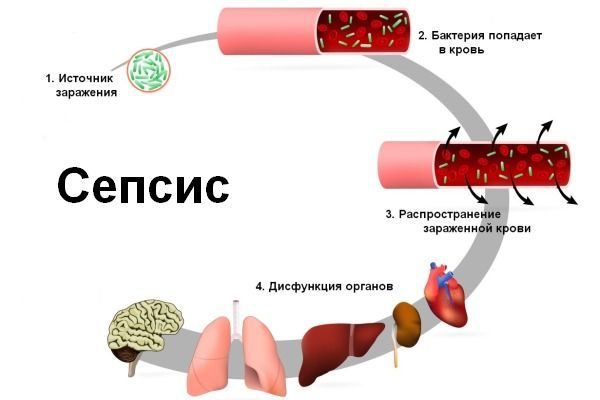
Осложнения рожи
Общие осложнения
Данные осложнения развиваются редко:
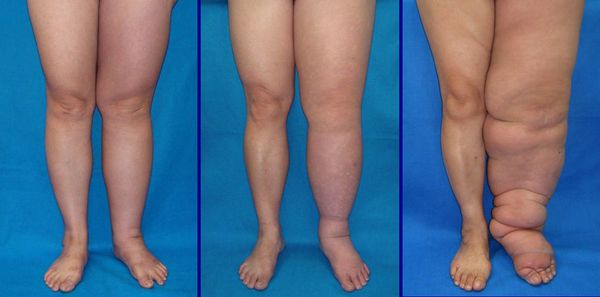
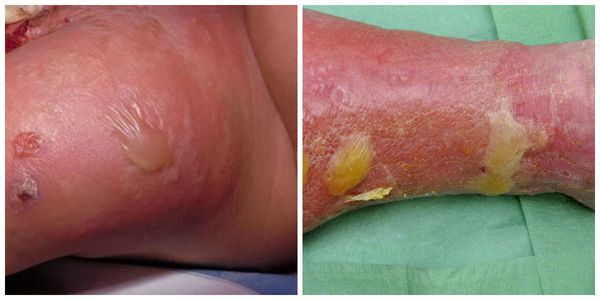
Осложнения рожи местного характера
Чаще всего такие осложнения возникают у больных буллёзно-геморрагической формой рожи:
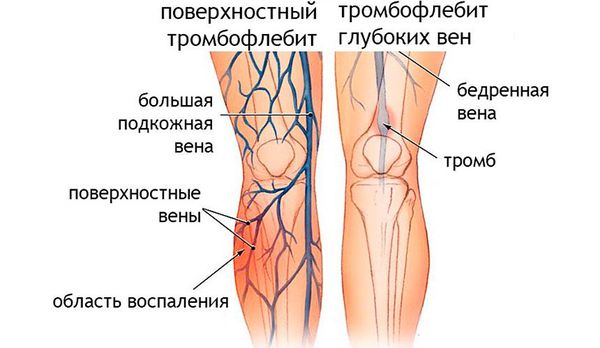
Диагностика рожи
В клинической практике диагностика рожи осуществляется на основании симптомов, анамнеза и результатов осмотра. Как правило, не требуется каких-либо специальных методов подтверждения диагноза, врач устанавливает его уже при осмотре (очень характерный внешний вид).
Симптомы включают в себя:
Сбор анамнеза. Врач уточняет наличие сопутствующей патологии, травм кожных покровов, укусов насекомых, микоза ногтей и стоп, действия химических веществ.
При необходимости проводится осмотр врачом дерматологом и хирургом.
Лабораторные исследования:
Инструментальные исследования. При подозрении на развитие тромбофле бита, тромбозов и патологии почек проводится УЗИ сосудов и почек, при подозрении на поражения сердца — ЭКГ и ЭХО-КГ.
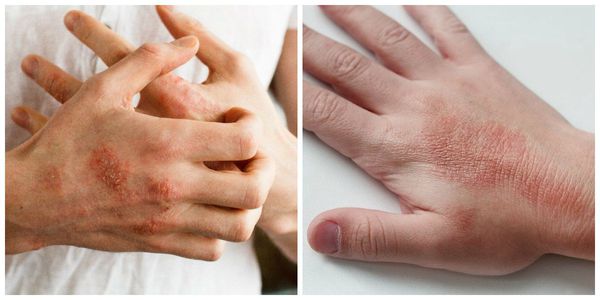
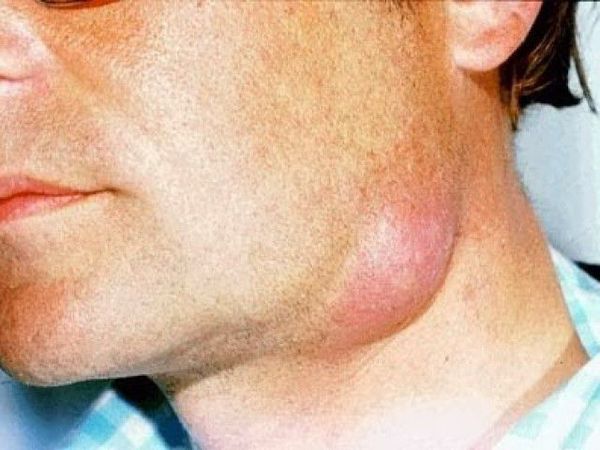
Дифференциальный диагноз
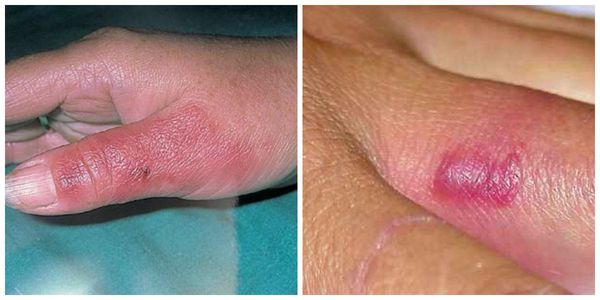
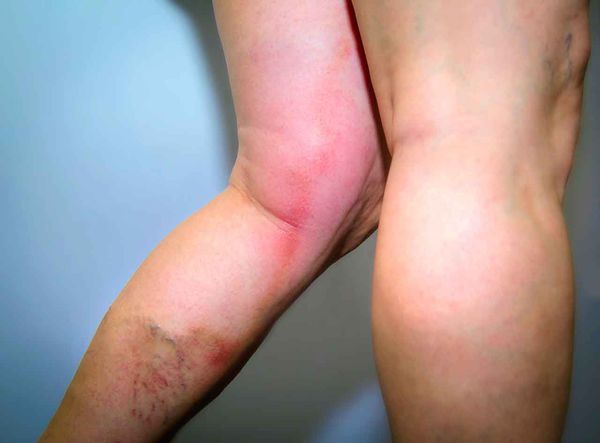
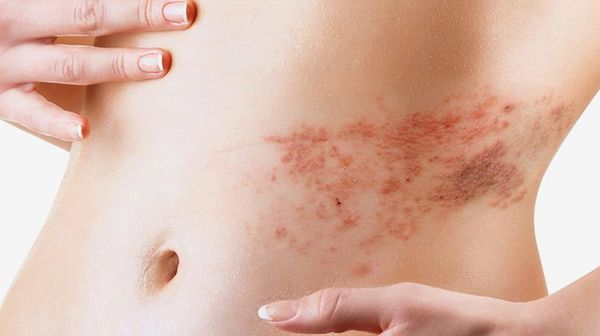
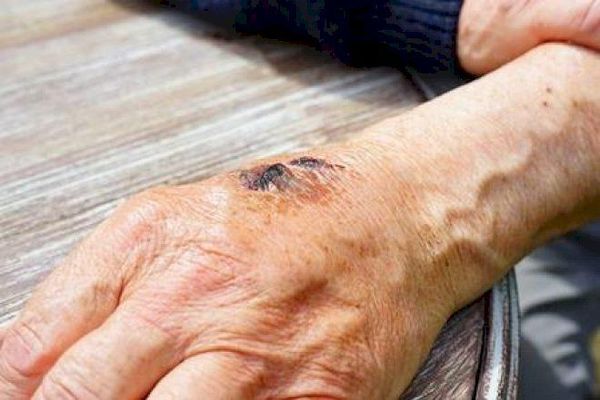
Лечение рожи
Режим лечения зависит от тяжести заболевания.
Ни одно лечение рожи не обходится без назначения этиотропной терапии, которая направлена на уничтожение возбудителя и состоит в назначении курса антибиотиков: пенициллинового и цефалоспоринового рядов, макролидов, фторхинолонов, линкозамидов и сульфаниламидных препаратов. Для лечения частых рецидивов используется последовательное назначение двух видов антибиотиков разных групп.
Патогенетическое лечение ( направлено на механизмы развития болезни) :
Лечение рецидивов проводится в стационаре препаратами, которые не использовались ранее.
Возможные осложнения лечения: появление трофических язв, аллергические реакции на антибактериальные препараты, антибиотикоассоциированные диареи (ААД), псевдомембранозный колит. Чтобы не возникло осложнений, лечение должно проходить под постоянным контролем врача.
Народные методы лечения рожи не имеют никакой доказанной эффективности, но пациенты все же иногда их используют.
Прогноз. Профилактика
Течение рожи будет иметь благоприятный исход при правильном подходе к лечению. Менее благоприятный прогноз возможен при развитии осложнений, таких как частые рецидивы, слоновость, старческий возраст, наличие иммунодефицита и другой соматической патологии (сахарный диабет, ожирение, заболевание сосудов).
Специфическая профилактика рожи не разработана.
В качестве неспецифической профилактики можно рекомендовать:
Для предотвращения рецидивов проводится бициллинопрофилактика препаратом Бициллин-5 в течение 4-6 месяцев.
Показания для назначения бициллинопрофилактики:
Рожистое воспаление при лимфедеме
Используйте навигацию по текущей странице
 Рожистое воспаление-это бактериальная гиподермальная флегмона, которую обычно связывают со стрептококковой инфекцией. Чаще всего она является осложнением хронической лимфедемы. Первыми признаками являются внезапное повышение температуры и озноб. Клинической особенностью является воспалительный дерматит с четко очерченными границами, который часто сопровождается повышением температуры. Воспалительные уплотнения кожи способствуют застою лимфы и прогрессированию лимфедемы.
Рожистое воспаление-это бактериальная гиподермальная флегмона, которую обычно связывают со стрептококковой инфекцией. Чаще всего она является осложнением хронической лимфедемы. Первыми признаками являются внезапное повышение температуры и озноб. Клинической особенностью является воспалительный дерматит с четко очерченными границами, который часто сопровождается повышением температуры. Воспалительные уплотнения кожи способствуют застою лимфы и прогрессированию лимфедемы.
Рожа, как таковая, в основном лечится антибиотиками. Профилактика рецидивов является важной задачей. Поскольку лимфедема является основным фактором риска рецидива, необходимо проводить ее настойчивое лечение.
Факторы риска рожистого воспаления
Лимфатическая система играет важную роль в защите организма от инфекции. Застой лимфы при лимфедеме способствует проникновению инфекции в расширенные лимфатические капилляр. Инфекционные осложнения в основном бактериальные, чаще всего это рожа (целлюлит), а иногда и лимфангит (воспаление лимфатических сосудов). Чаще всего возбудителем рожистого воспаления является β-гемолитический стрептококк (группы A, C, G). Бактериальным осложнениям способствует обилие белков, характерных для отека, при лимфатической недостаточности, связанной с затрудненным лимфатическим оттоком. Это высокое содержание белка в межтканевой жидкости является идеальной питательной средой для роста бактерий.
Рожистое воспаление-это дермо-гиподермальный бактериальная инфекция без вовлечения поверхностного апоневроза. Рожа осложняет лимфедему в 30% случаев и отягощает ее течение.
При лимфедеме хроническое воспаление кожи присутствует очень часто, оно может быть и не связано с инфекцией, а только с застоем лимфы. Однако наличие стрептококка в измененной коже всегда является фактором риска рожистого воспаление. А применение гормональных мазей на коже у больных лимфедемой может спровоцировать глубокое гнойно-некротическое поражение подкожной клетчатки и фасций.
Симптомы
Диагноз
Диагноз рожи устанавливается клинически:
Внезапное возникновение воспалительного поражения, которое распространяется в течение нескольких дней, которому предшествует или сопутствует лихорадка и озноб, а также общее недомогание.
Стрептококк выделяется только от 4% до 35% случаев у больных рожистым воспалением. Если используются наиболее сложные методы (иммунофлуоресценция, полимеразная цепная реакция), тогда стрептококк выделяют с частотой от 70% до 80%.
Дифференциальный диагноз
Рожа должна быть дифференцирована от других инфекций, иногда наблюдаемых при лимфедеме, таких как лимфангит, чаще всего стрептококковый (реже стафилококковый) или некротизирующий фасциит (чаще всего стрептококковый).
Лимфангит характеризуется возникновением воспалительной полосы (красной, горячей и болезненной), по ходу поверхностных лимфатических сосудов (которые сами являются спутниками поверхностной венозной системы). Сопровождается лихорадкой. Нет распространения поражения в глубокие ткани.
Другие острые формы дермо-гиподермальных бактериальных инфекции, вызванные Erysipelotrix rhusiopathiae (рожа свиней), бактерией pasteurella multocida, и borrelia borgdorferi. Они имеют меньшую воспалительную и лихорадочную клиническую презентацию без типичной хронологии рожистого воспаления.
Таким образом, диагностика рожи носит исключительно клинический характер и не требует каких-либо лабораторных исследований, в частности, бактериологических.
Лечение
Антибактериальное лечение проводится таблетками амоксициллина (3-4.5 г/сут, в 3 приема) в течение двух недель.
Госпитализация необходима, если:
Профилактика рецидивов
Рожистое воспаление при лимфедеме часто повторяется и усугубляет ее течение. Чтобы избежать рецидивов рожи проводится лечение пролонгированными пенициллинами. (Экстенциллин или Ретарпен по 1 грамму в неделю 4 недели в период возможного обострения).
Лечение лимфедемы с помощью консервативных и хирургических методов, поддержание заболевания без прогрессирование способствует снижению вероятности рецидивов рожистого воспаления.
Рожа у детей
Общая информация
Краткое описание
Рожа – одна из клинических форм стрептококковой инфекций, характеризующаяся поражением лимфатической и кровеносной сосудов, реже слизистых оболочек, проявляющаяся очаговым серозно-экссудативным или серозно-геморрагическим воспалением кожи, подкожно-жировой клетчатки и общетоксическими реакциями.
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| А46.0 | Рожа |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| ВОП | – | врач общей практики |
| ДВС | – | диссеминированное внутрисосудистое свертывание |
| КИЗ | – | кабинет инфекционных заболеваний |
| СРБ | – | С-реактивный белок |
| ОПН | – | острая почечная недостаточность |
| ОАМ | – | общий анализ мочи |
| ОАК | – | общий анализ крови |
| СОЭ | – | скорость оседания эритроцитов |
| ИТШ | – | инфекционно-токсический шок |
| ИВБДВ | – | интегрированное ведение болезней детского возраста |
| ОПО | – | общие признаки опасности |
| УФО | – | ультрафиолетовое облучение |
| ЭКГ | – | электрокардиограмма |
Пользователи протокола: детские инфекционисты, врачи-общей практики, педиатры, детские хирурги.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты, которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран

Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| По характеру возникновения: | • первичная; • повторная (повторное заболевание через 2 года и более после первичного заболевания или в более ранние сроки, но в другой локализации процесса); • рецидивирующая (у детей встречается крайне редко; рецидивы возникают в период от нескольких дней до 2-х лет в той же локализации процесса). |
| По характеру местных проявлений: | • эритематозная; • эритематозно-буллезная; • эритематозно-геморрагическая; • буллезно-геморрагическая. |
| По степени тяжести: | • легкая; • среднетяжелая; • тяжелая. |
| По распространенности процесса: | • локализованная; • распространенная; • метастатическая. |
| Осложнения рожи: | • местные (абсцесс, флегмона, некрозы); • общие (сепсис, пневмония, ИТШ). |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии 2
Жалобы:
· повышение температуры тела до 39-40 0 С;
· озноб;
· головная боль;
· слабость;
· тошнота;
· рвота;
· бред, менингизм (при тяжелых формах);
· чувство тяжести в пораженной области, парестезия;
· болезненность в регионарных лимфоузлах.
Анамнез:
· острое начало болезни;
· нарушение целостности кожных покровов (наличие микротравм и раневой поверхности, ссадин, трещин и др.);
· ушибы;
· дерматиты и другие кожные заболевания у детей раннего возраста.
| Физикальное обследование: | |
| Эритематозная форма рожи: | • эритема (резко отграниченная гиперемия кожи с зигзагообразными очертаниями в виде зубцов, дуг, языков пламени); • отек кожи, распространяющийся за пределы эритемы (захватывает подлежащую жировую ткань); • жжение, напряжение, болезненность пораженного участка; • местное повышение температуры в области эритемы; • регионарный лимфаденит (иногда осложняется периаденитом и лимфангитом). |
| Эритематозно-буллезная форма: | • буллезные элементы на фоне отека и гиперемии, содержащие прозрачную жидкость (элементы появляются в разные сроки, варьируют от небольших везикул до больших пузырей); • корки серого или серо-желтого цвета, эрозии и язвы с развитием грануляций. |
| Эритематозно-геморрагическая форма: | • кровоизлияния на фоне отека и гиперемии в зоне воспаления (размеры от небольших петехий до обширных экхимозов). |
| Буллезно-геморрагическая форма рожи: | • пузыри (буллы), пропитанные геморрагическим содержимым; • обширные кровоизлияния в кожу в области эритемы. |
| Рожа у новорожденных и детей 1-го года жизни | • частая локализация процесса в области пупка (в течение 1-х суток распространяется по передней брюшной стенке, спускается вниз на половые органы, переходит на спину и туловище); • гиперемия менее выражена (у грудных детей, чем у старших); • ограничительный валик неотчетлив; • часто (у новорожденных) распространенная и блуждающая форма рожи; • протекает тяжело с быстрым нарастанием интоксикации, отказом от груди, септикопиемией. |
| Критерии тяжести рожи: | |
| Легкая форма рожи: | • незначительная интоксикация, субфебрильная лихорадка, локализованная, чаще эритематозная форма. |
| Среднетяжелая форма: | • выраженная интоксикация; • общая слабость, головная боль, озноб, мышечные боли, иногда тошнота, рвота; • повышение температуры до 38-39°С, тахикардия, почти у половины больных – гипотензия; • местный процесс может иметь как локализованный, так и распространенный (захватывает две анатомические области) характер. |
| Тяжелая форма рожи: | • выраженная интоксикация; • гипертермия 39-40°С; • иногда затмением сознания, явления менингизма, судороги; • тахикардия, часто гипотензия; • распространенная буллезно-геморрагическая рожа с обширными пузырями. |
Лабораторные исследования 4:
· ОАК – лейкоцитоз с нейтрофильным сдвигом формулы влево, токсическая зернистость нейтрофилов, ускорение СОЭ.
· Бактериологический посев содержимого булл.
Дополнительные лабораторные исследования:
· Биохимический анализ крови – С-реактивный белок, антистрептолизин-О.
Инструментальные исследования: нет.
Показания для консультации специалистов:
· консультация хирурга – при хирургических осложнениях (развитие флегмоны, некроза).
Диагностический алгоритм: 3

Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Флегмона | Эритема, лихорадка | Осмотр хирурга | Очаг гиперемии не имеет чётких границ, более яркий в центре. Характерна резкая болезненность при пальпации. |
| Тромбофлебит (гнойный) | Эритема, лихорадка, локальная болезненность | Осмотр сосудистого хирурга | Участки гиперемии по ходу вен, пальпируемых в виде болезненных тяжей. |
| Опоясывающий герпес | Эритема, лихорадка | ИФА на IgМ к вирусу Herpes zoster | Эритема расположена на лице, туловище; всегда односторонняя, в пределах 1–2 дерматомов. Отёк не выражен. На 2–3-й день возникают характерные пузырьковые высыпания. |
| Сибирская язва (рожистоподобный вариант) | Лихорадка, интоксикация, эритема, отёк | Бактериологический посев отделяемого из элементов сыпи на B. Antracis. | Процесс локализуется чаще на руках. Местные изменения предшествуют лихорадке; границы гиперемии и отёка нечёткие, отсутствует местная болезненность; в центре — характерный карбункул |
| Эризипелоид | Эритема | Выделение возбудителя Erysipelothrix rhusiopathiae, из отечной жидкости, кусочка биопсированной кожи. | Отсутствие интоксикации. Эритема локализуется в области пальцев, кисти. Отёк слабо выражен; отсутствует местная гипертермия. Отдельные очаги сливаются между собой; часто поражаются межфаланговые суставы. |
| Экзема, дерматит | Эритема, инфильтрация кожи | Осмотр дерматолога | Лихорадка, интоксикация, болезненность очага. Характерны зуд, мокнутие, шелушение кожи, мелкие пузырьки. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Амоксициллин (Amoxicillin) |
| Бензилпенициллин (Benzylpenicillin) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Диазепам (Diazepam) |
| Ибупрофен (Ibuprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Кларитромицин (Clarithromycin) |
| Натрия хлорид (Sodium chloride) |
| Парацетамол (Paracetamol) |
| Преднизолон (Prednisolone) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1-4,8-11]
В амбулаторных условиях осуществляется лечение легких форм рожи. Всем пациентам назначают этиотропную, десенсибилизирующую, дезинтоксикационную и местную терапию. Из антибиотиков чаще используют пенициллины, макролиды и антибиотики широкого спектра действия.
Немедикаментозное лечение:
Режим:
· постельный режим (в течение всего периода лихорадки).
Диета:
· стол №16 для детей до трех лет;
· стол №13 старше трех лет (дробное теплое питье. Молочно-растительная диета).
Медикаментозное лечение:
Для купирования гипертермического синдрома свыше 38,5 0 С назначается парацетамол 10- 15 мг/кг с интервалом не менее 4 часов, не более трех дней через рот или per rectum или ибупрофен в дозе 5-10 мг/кг не более 3-х раз в сутки внутрь.
С целью этиотропной терапии:
· бензилпенициллин натриевая соль по 100тыс. ед/кг/ сутки через каждые шесть часов в течение 7 – 10 дней; или
· амоксициллин клавулановая кислота 30-40 мг/кг/сут в 3 приема или кларитромицин 15 мг/кг/сут в 2 приема в течение 7-10 дней; или
· азитромицин 10 мг/кг в первый день и 5 мг/кг со 2 по 5 дни – 1 раз в день.
Перечень основных лекарственных средств [1-4,6,9,13,14]:
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | УД |
| Пенициллины, чувствительные к бета-лактамазам | Бензилпеницил лин | Порошок для приготовления раствора для внутривенного и внутримышечного введения 1000000 ЕД | А |
| Анилиды | Парацетамол | Сироп для приема внутрь 60 мл и 100 мл, в 5 мл – 125 мг; таблетки для приема внутрь по 0,2 г и 0,5 г; свечи ректальные; раствор для инъекций (в 1 мл 150 мг). | А |
Перечень дополнительных лекарственных средств [1-4,6,9,13,14]:
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | УД |
| Пенициллины с ингибиторами бета-лактамаз | Амоксициллин клавулановая кислота | Таблетки, покрытые пленочной оболочкой 375 мг, таблетки диспергируемые 500 мг/125 мг, порошок для приготовления суспензии для приема внутрь 125 мг/31,25 мг/5 мл, 312,5 мг/5 мл | А |
| Производные пропионовой кислоты | Ибупрофен | Суспензия и таблетки для приема внутрь. Суспензия 100мг/5мл; таблетки 200 мг; | А |
| Макролиды | Азитромицин | для приема внутрь капсулы и таблетки 125 мг, 250 мг, 500 мг, суспензии 100 мг/5 мл и 200 мг/5 мл во флаконах 20 мл | А |
| Макролиды | Кларитромицин | Суспензия для приема внутрь 125 мг/5 мл. 250 мг/5 мл | А |
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· нормализация температуры тела;
· купирование отечного синдрома, лимфостаза;
· отсутствие осложнений, рецидивов заболевания в течение 6-12 месяцев.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [1-4,6,8-12]
Всем пациентам назначают этиотропную, десенсибилизирующую, дезинтоксикационную и местную терапию. Из антибиотиков чаще используют пенициллины, макролиды и антибиотики широкого спектра действия. Инфузионная терапия показана только больным с тяжелой формой рожи. Гормональная терапия применяется при упорно рецидивирующей форме рожи с развитием лимфостаза.
Карта наблюдения пациента, маршрутизация пациента: 
Немедикаментозное лечение:
Режим:
· постельный режим (в течение всего периода лихорадки).
Диета:
· стол №16 для детей до трех лет и стол №13 старше трех лет (дробное теплое питье, молочно-растительная диета).
Медикаментозное лечение [1-4,6,8-12]:
Для купирования гипертермического синдрома свыше 38,5 0 С назначается парацетамол 10- 15 мг/кг с интервалом не менее 4 часов, не более трех дней через рот или per rectum или ибупрофен в дозе 5-10 мг/кг внутрь не более 3-х раз в сутки.
С целью этиотропной терапии:
· бензилпенициллин натриевая соль по 100тыс. ед/кг/ сутки (при распространенной и септической форме до 200 тыс. ед/кг/сутки) через каждые шесть часов, в/м в течение 7–10 дней; или
· цефтриаксон по 50–80 мг/кг/сутки в/м, в/в в течение 7- 10 дней; или
· цефотаксим по 50–100 мг/кг/сутки в/м, в/в в течение 7- 10 дней;
Нестероидные противовоспалительные препараты (одновременно с антибиотикотерапией, учитывая противопоказания, до 7-10 дней):
· ибупрофен 5-10 мг/кг внутрь не более 3-х раз в сутки в течение 5-7 дней.
Перечень основных лекарственных средств [1-4,6,8-14]:
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | УД |
| Пенициллины, чувствительные к бета-лактамазам | Бензилпенициллин | Порошок для приготовления раствора для внутривенного и внутримышечного введения 1000000 ЕД | А |
| Производные пропионовой кислоты | Ибупрофен | Суспензия и таблетки для приема внутрь. Суспензия 100мг/5мл; таблетки 200 мг; | А |
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | УД |
| Прочие ирригационные растворы | Декстроза | Раствор для инфузий 5 % 200 мл, 400 мл; 10% 200 мл, 400 мл | С |
| Производные бензодиазепина | Диазепам | Раствор для внутримышечных и внутривенных инъекций или per rectum- 5 мг/мл по 2 мл | В |
| Антибактериальный препарат-цефалоспориновый ряд | Цефтриаксон | Порошок для приготовления раствора для внутривенного и внутримышечного введения 1 г | А |
| Антибактериальный препарат-цефалоспориновый ряд | Цефотаксим | Порошок для приготовления раствора для внутривенного и внутримышечного введения 1 г | А |
| Солевые растворы | Натрия хлорид раствор | Раствор для инфузий 0,9% 100 мл, 250 мл, 400 мл | С |
| Системные ГКС | Дексаметазон | Раствор для внутривенного и внутримышечного введения в 1 мл 0,004 | А |
| Системные ГКС | Преднизолон | Раствор для внутривенного и внутримышечного введения 30 мг/мл, 25 мг/мл | А |
| Анилиды | Парацетамол | сироп 60 мл и 100мл, в 5 мл – 125 мг; таблетки по 0,2 г и 0,5 г; свечи ректальные, раствор для инъекций (в 1 мл 150 мг) | А |
Хирургическое вмешательство 1:
В остром периоде при эритематозно-буллезной форме рожистого воспаления:
· вскрытие неповрежденных пузырей, удаление экссудата и наложение повязки с жидкими антисептиками.
При обширных мокнущих эрозиях:
· местное лечение – марганцевые ванны для конечностей, затем наложение повязки с жидкими антисептиками.
При гнойно-некротических осложнениях рожистого воспаления:
· хирургическая обработка раны – иссечение некротизированных тканей, наложение повязки с жидкими антисептиками.
NB! Категорически противопоказаны мазевые повязки (ихтиоловая мазь, бальзам Вишневского, мази с антибиотиками) в острый период болезни.
Дальнейшее ведение [1-4,8,11]:
· реконвалесценты, перенесшие среднетяжелую и тяжелую формы заболевания (гнойно-септическими осложнениями) подлежат диспансерному наблюдению у участковых врачей педиатров, ВОП, врачей-инфекционистов КИЗ до полного клинико-лабораторного выздоровления (без рецидивов) от 3-х до 12 месяцев;
· дети, перенесшие рецидивирующую форму, наблюдаются не менее 2-х лет (1 раз в 3 месяца), показана бициллинопрофилактика (бициллин – 5 детям до 6 лет по 600тыс и старше 6 лет по 1,2 млн. ЕД 1 раз в 3-4 недели в/м. За 1 час до введения необходимо назначение антигистаминных препаратов) в течение 3-4 месяцев;
· при частых рецидивах – круглогодичное в течение 2-3 лет внутримышечное введение бициллина-5.
Индикаторы эффективности лечения 3:
· купирование общетоксического синдрома (нормализация температуры тела);
· купирование местного воспалительного процесса;
· ликвидация или уменьшение отечного синдрома, стойкого лимфостаза, других остаточных явлений и последствий болезни;
· отсутствие осложнений, рецидивов заболевания в течение 6-12 месяцев;
· нормализация показателей ОАК;
· восстановление функции пораженного органа.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ 2
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации 3:
· среднетяжелое и тяжелое течение рожи, независимо от локализации процесса (особенно буллезно-геморрагическая форма рожи);
· частые рецидивы рожи и ранние рецидивы, независимо от степени интоксикации, характера местного процесса и его локализации;
· осложнения рожи.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
1) Алшынбекова Гульшарбат Канагатовна – кандидат медицинских наук, и.о.профессора кафедры детских инфекционных болезней, РГП на ПХВ «Карагандинский государственный медицинский университет».
2) Эфендиев Имдат Муса оглы – кандидат медицинских наук, заведующий кафедрой детских инфекционных болезней и фтизиатрии, РГП на ПХВ «Государственный медицинский университет города Семей».
3) Баешева Динагуль Аяпбековна – доктор медицинских наук, доцент, заведующая кафедрой детских инфекционных болезней, АО «Медицинский университет Астана».
4) Куттыкужанова Галия Габдуллаевна – доктор медицинских наук, профессор, профессор кафедры детских инфекционных, болезней РГП на ПХВ «Казахский национальный медицинский университет им. С.Д. Асфендиярова.
5) Девдариани Хатуна Георгиевна – кандидат медицинских наук, доцент кафедры детских инфекционных болезней, РГП на ПХВ «Карагандинский государственный медицинский университет».
6) Жумагалиева Галина Даутовна – кандидат медицинских наук, доцент руководитель курса детских инфекций, РГП на ПХВ «Западно-Казахстанский государственный университет им. Марата Оспанова».
7) Мажитов Талгат Мансурович – доктор медицинских наук, профессор, профессор кафедры клинической фармакологии, АО «Медицинский университет Астана».  Умешева Кумускуль Абдуллаевна – кандидат медицинских наук, доцент кафедры детских инфекционных болезней, РГП на ПХВ «Казахский национальный медицинский университет им. С.Д. Асфендиярова».
Умешева Кумускуль Абдуллаевна – кандидат медицинских наук, доцент кафедры детских инфекционных болезней, РГП на ПХВ «Казахский национальный медицинский университет им. С.Д. Асфендиярова».
Указание на отсутствие конфликта интересов: нет.
Рецензенты: Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор РГП на ПХВ «Карагандинский государственный медицинский университет» проректор по клинической работе и непрерывному профессиональному развитию, профессор кафедры инфекционных болезней.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
